欧阳朝祜医生的科普号
- 精选 ICL手术过程
 欧阳朝祜 副主任医师 医生集团-上海 眼科861人已观看
欧阳朝祜 副主任医师 医生集团-上海 眼科861人已观看 - 精选 后巩膜葡萄肿
高度的轴性近视,尤其是病理性近视,眼底往往有后巩膜葡萄肿。但多数患者或患儿的家长听到葡萄肿就有种莫名的恐慌,以为是眼睛里长肿瘤了。其实只是他们不了解什么是后巩膜葡萄肿而已。 后巩膜葡萄肿(posterior scleral staphyloma),是眼球的后半部巩膜局部变薄,并向后扩张、凸起。变薄的巩膜可能透出它里面的脉络膜视网膜的颜色而呈现为蓝紫色,酷似紫葡萄的颜色,从而被形象地称为葡萄肿。它可以发生在黄斑区,也可以发生在黄斑临近的区域。它的危害在于容易引起脉络膜视网膜萎缩、结构紊乱,以及视网膜裂孔等病理性改变,影响视力功能。 下方是个有点夸张的示意图: 病理性近视的后巩膜葡萄肿一般不考虑做巩膜缩短术。后巩膜加固术对它可能有一定的控制作用,就是减缓或控制它的进一步扩张、后凸。
 欧阳朝祜 副主任医师 医生集团-上海 眼科6237人已读
欧阳朝祜 副主任医师 医生集团-上海 眼科6237人已读 - 图文文章 无粘弹剂EVO-ICL植入术
有晶状体眼人工晶状体(EVO-ICL)植入术,已经和近视激光手术一样,成为近视矫正的主流手术,而不再是只应用于矫正高度近视的“备胎”术式,就是说它同样适用于中、低度近视,当然前提是眼部和全身条件符合该手术的适应证(适应证我们另文讨论)。 涉及到手术的具体操作技术,还是会有差别的,总体来说可以分为有粘弹剂和无粘弹剂两种方式,分类依据就是手术操作过程中用不用粘弹剂。 粘弹剂是一种眼科手术常用药物,一般用于手术时注入前房,它的主要作用是在眼内手术时维持前房和保护角膜内皮。手术结束时,一般是要把粘弹剂冲洗、清除干净的。粘弹剂清除过程可能发生虹膜脱出,这时候需要复位虹膜。 在ICL植入术时尤其强调手术结束时要尽量把前房的粘弹剂清除干净,因为残留的粘弹剂很可能会在术后早期引起房水通道阻塞,导致眼压升高,严重的表现为急性闭角型青光眼,处理不好,可能严重损害视功能。 术后早期高眼压的发生主要是粘弹剂残留引起的,还有更少数是与ICL人工晶状体尺寸偏大有关。它的发生概率较低,可以通过药物和前房放液来妥善解决;但如果是由于ICL人工晶状体尺寸偏大引起的,最好的方法是更换小一号甚至小二号的ICL。 前房放液就是术后用无菌器械在手术2-3mm的小切口旁边稍微压一下,使房水从切口流出一小部分,从而降低眼压。但它是个技术活,操作不当可能会造成虹膜在切口处嵌顿。虹膜嵌顿除了引起瞳孔变形外,也可能导致眼压升高,所以必须处理;有时候局部点缩瞳药譬如毛果芸香碱(匹鲁卡品)滴眼液可以使虹膜复位,有时候可能需要手术操作才能使虹膜复位。 如果术中使用了粘弹剂,术后患者要在医院留观2-3小时甚至更长时间,就是为了确保术后早期眼压在安全范围之内,医生才会比较放心的让患者回家。也有极少数患者回家后眼压再度升高、眼部胀痛伴视力下降,还要再回眼科来处理的(甚至是在半夜)。 无粘弹剂技术就可以避免粘弹剂相关的并发症和操作:粘弹剂毒性白内障、高眼压、虹膜嵌顿及其复位、前房放液等。手术时间更短,术后留观仅需半小时或更短时间,医生和患者都会更放心、更轻松。视力恢复也更快。当然,该技术对主刀医生的手术技巧要求也更高。 下面是两个国庆那天做ICL手术的两个病例,术后4小时视力已恢复到1.0。
 欧阳朝祜 副主任医师 医生集团-上海 眼科2320人已读
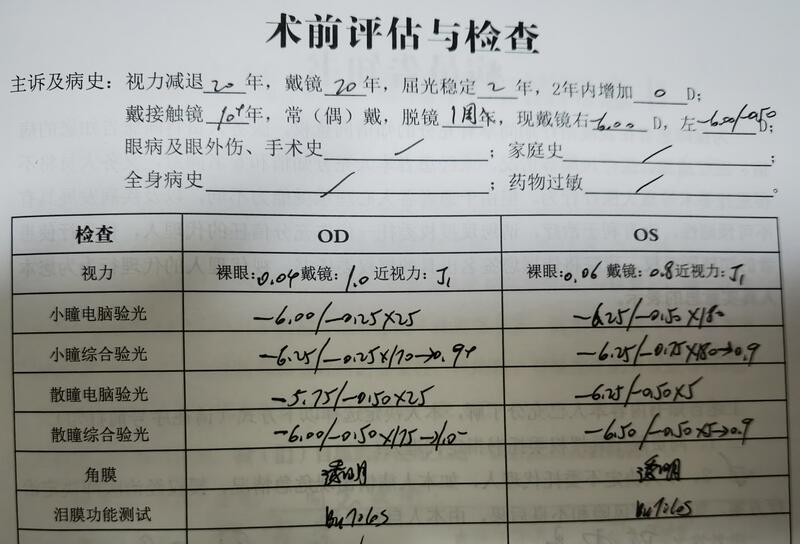
欧阳朝祜 副主任医师 医生集团-上海 眼科2320人已读 - 图文文章 屈光手术
矫治屈光不正(近视、远视及散光)的手术被称为屈光手术,可分为矫正性手术和预防性手术。前者主要包括角膜屈光手术、晶状体屈光手术,后者包括预防近视加深的后巩膜加固术,以及预防圆锥角膜继续发展的角膜交联术。改变角膜屈光力的角膜屈光手术,目前主流的是飞秒激光手术和准分子激光手术,包括准分子激光表面切削术LASEK、TransPRK,飞秒激光辅助制瓣的LASIK术(俗称半/瓣飞秒),以及俗称“全飞秒”的SMILE手术;它们或是需要去除角膜中央或周边部分组织,改变角膜前表面的弧度/弯度,或是单纯弧形切开角膜部分周边组织,从而减少散光(角膜散光松解术)。飞秒激光是波长1045纳米左右的红外激光,它能穿透透明角膜组织,甚至能穿透稍许混浊的角膜组织,并能在设定的深度停下来,与角膜组织相互作用,造成微小“爆破”,由点而面地横向切开角膜基质。波长193纳米的准分子激光则没有穿透能力,它被用来切断角膜组织的化学键、消融角膜,却没有明显热效应。LASIK术中用微型角膜刀(有形的刀)制作角膜瓣,然后是激光切削角膜基质组织(去除度数),准分子激光像磨刀石一点点精确地磨掉部分角膜组织。在FS-LASIK术中,飞秒激光是一把无形的刀,代替机械刀来制作角膜瓣,会更精准、更安全;但它只是更加进化的LASIK手术,因此同样存在角膜瓣相关并发症,比如瓣因外伤而移位等风险。如果术前角膜的高阶像差较大,个性化切削是准分子激光的优势,尤其适合首次手术偏心切削等需要行增效/二次手术眼。德国SChwind公司研发的TransPRK手术,以及它的升级版SMART,则是全程无接触的准分子激光表层切削术式,术后恢复比手工参与因素较多的LASEK术式更快,术后反应和不适症状更轻,而且角膜上皮愈合后看不见任何伤口,与(FS-)LASIK相比会更安全。全飞秒激光SMILE手术,全称是飞秒激光微小切口角膜基质透镜取出术,是里程碑式、革命性的改变。首先,它是根据设计的度数(包括近视及散光),飞秒激光在第三层(角膜共分5层)做两个层面的扫描(激光扫描的过程仅需二十几秒),就是在角膜基质内部精雕细刻出一个组织透镜,然后在透镜不远处制作2毫米的切口,医生通过该微小切口用显微器械分离两个层面,完整取出组织透镜,双眼手术过程仅需6-7分钟。因为无瓣,所以更安全!目前,远视的SMILE手术尚在临床试验阶段,也许在未来3-4年(?)会正式用于临床。我们常说角膜的激光手术,就像是在角膜上打磨出隐形眼镜,但其实这样的比喻也不是很贴切,因为配戴隐形眼镜其实还是在做“加法”,而角膜激光手术是要去除部分角膜组织,是做“减法”的手术。角膜激光手术在现阶段几乎是不可逆的,就是说不可能把去除的角膜组织再塞回去或长回来,即使SMILE术取出的基质透镜可以再塞回角膜层间,但角膜生物力学却不可能恢复到原来的强度了。有晶体眼人工晶体(ICL)植入术是做“加法”的手术,相当于把缩小的隐形眼镜植入眼内,它在眼内的位置是虹膜的后面、自身晶状体的前面。该手术的最大好处是可逆,就是说,将来有更好的矫正技术时,可以取出人工晶体去做更好的手术,或者它放在眼内有什么不舒服或不理想的状况时,可以取出或更换ICL,因此它是让你可以有后悔机会的手术方式。现在选择做ICL晶体的轻中度近视朋友越来越多,就是因为看重它的可逆性。ICL/TICL是由瑞士STAAR公司研发、生产,晶体材质主要是水凝胶和胶原,独一无二;在眼内,它会吸引纤维连接蛋白在它表面形成保护膜,因此它不会引起排斥反应,它安静地待在后房,更安全。它能带给你高清的视界。它有很好的弹性和韧性,因此它可以被折叠起来,装载在一个类似于注射器的晶体舱内,通过角膜边缘2-3毫米的小切口被植入眼内,然后自行弹开恢复原状,再由显微器械调整到虹膜后面。当然,凡是手术,还是有些可能的少许风险的,比如角膜激光术后早期可能眼干,少数人可能有夜间视觉症状如眩光、叠影等;ICL植入术后早期较多人有夜间光晕/光圈,少数人可能因为无法绝对避免的ICL大小的误差,而需要更换ICL的。
欧阳朝祜 副主任医师 医生集团-上海 眼科1459人已读 - 医学科普 EVO-ICL,近视朋友的智选!
如果有一款手术 能矫正你的近视和/或散光 却不需要切除眼部任何组织 而且让你拥有后悔的机会,但你将来几乎不会后悔 你会心动吗? 它就是EVO-ICL眼内镜植入术 它能矫正50度到1800度的近视 它能矫正50度到600度的散光 如果将来有更好的技术 可以取出植入的ICL 去享受更好的技术 在我们年老出现白内障并需要手术时 ICL也让您可以有更多的选择 不需要去除角膜组织 保留了眼球的完整结构 因此ICL植入术后度数不会有反弹/回退 (用眼不当/近视自然进展不在此列) 胶原和多聚体的独特构成材料Collamer 不会引起身体对它的排斥 让它能在你眼内安静地放置却感觉不到它的存在 然而,高清的视觉,包括良好的夜视力 又让你无时无刻不感受到它的存在 通过角膜边缘一个很小的切口 它娇小却极富弹性的身躯就能进入眼内 微创的手术 快速的视力恢复 几乎不影响你的工作和生活 独特的中央孔设计 最大化地模拟了房水流通通道 也最大可能地避免青光眼和白内障的风险 微小的角膜边缘切口 几乎不会引起干眼症状 即使没有太阳眼镜的颜色 它也一样能阻挡90%以上的紫外线 如果术后的夜间光晕 让你觉得实在难以忍受 即使经过一段时间后仍不能适应 可以取出它,恢复原状 EVO-ICL 你可会钟意它?
欧阳朝祜 副主任医师 医生集团-上海 眼科1249人已读 - 医学科普 病理性近视与后巩膜加固术
2018年国家卫健委发布了《近视防治指南》,现把其中关于病理性近视及后巩膜加固术的部分摘录下来,与大家分享。 近视分类: ... 2.根据病程进展和病理变化分类: (1)单纯性近视:大部分患者的眼底无病理变化,进展缓慢,用适当的镜片即可将视力矫正至正常,其他视功能指标多属正常。 (2)病理性近视:视功能明显受损,远视力矫正多不理想,近视力亦可异常,可发生程度不等的眼底病变,如近视弧形斑、豹纹状眼底、黄斑部出血或形成新生血管膜,可发生形状不规则的白色萎缩斑,或有色素沉着呈圆形黑色斑(Fuchs斑);视网膜周边部格子样变性、囊样变性;在年龄较轻时出现玻璃体液化、混浊和玻璃体后脱离等。与正常人相比,发生视网膜脱离、撕裂、裂孔、黄斑出血、新生血管和开角型青光眼的危险性要大得多。常由于眼球前后径变长,眼球较突出,眼球后极部扩张,形成后巩膜葡萄肿。伴有上述临床表现者为病理性近视。 ...... (四)手术治疗 1.后巩膜加固术(Posterior Scleral Reinforcement,PSR):主要适用于早期发生的近视>-3.00D,每年进展>-1.00D,预测有可能发展为进行性近视者;儿童或青少年发展迅速的进行性近视>-6.00D,每年进展>-1.00D,伴有眼球前后扩张,后巩膜葡萄膜肿形成,伴有或不伴有视力下降;年龄20岁以上,屈光度>-10.00D,视力进行性下降,后巩膜出现明显的葡萄膜肿,荧光造影显示眼底退行性变;年龄大于55~60岁,尽管屈光度数不增加,但合并有明显的视网膜、脉络膜退行性变;高度近视合并视网膜脱离,在视网膜复位手术的同时行巩膜加固术。该手术可以稳定眼轴,有效控制病理性近视的度数,改善或治疗病理性近视的眼底并发症。应用加固材料紧贴眼球后极部变薄的巩膜壁,使该区巩膜壁厚度及韧度增加,控制眼球扩张。 我的理解是: 1.高度近视,在婴幼儿时期、学龄前儿童就有的,可能是或将来很可能发展为病理性近视,但成人的高度轴性近视,即使有豹纹状眼底改变和近视弧形斑,但如果矫正视力好,没有其他眼底病变包括眼底OCT未发现视网膜(含色素上皮层)改变,它也不是病理性近视。 2.未成年人的近视是否需要做后巩膜加固术,除了要明确是轴性近视,更强调的是近视的进展,要求每年进展大于100度,或者已经有了后巩膜葡萄肿(待后续文章解释)。
欧阳朝祜 副主任医师 医生集团-上海 眼科2428人已读





